【3A69代生网】
原标题:黄体酮在试管过程中,谈三种补品的质量
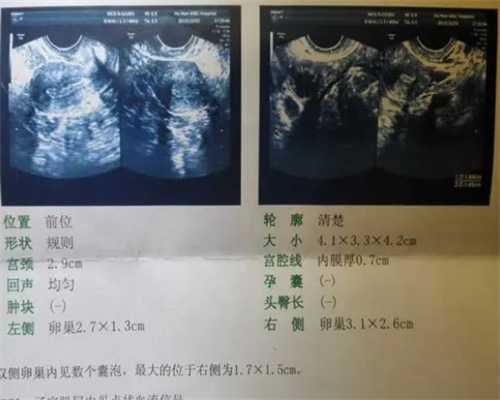
日常工作中,几乎每个怀孕早期的孕妈都会做血HCG和孕酮检测,有不少检测结果是孕酮低,这时孕妈会很担心:听说孕酮低会流产呢,要不要用黄体酮保胎?试管婴儿门诊案例
孕妈24岁,第一次怀孕,怀孕5周左右后抽血检测HCG和孕酮,发现孕酮低,为38nmol/L,怕流产吃上了黄体酮,服药时孕酮升高,不服药时又降低,但HCG一直很好,也没有阴道出血,孕7周时做B超提示胎儿大小与孕周相符,看到胎心搏动,孕9周时HCG183000IU/L。孕10周时她到我门诊来开黄体酮,我跟她说胎儿发育正常,HCG水平也高,不必再吃黄体酮,但她不放心,坚持要用药。
这个时候,医生会给出两种处理方案:
一是给用黄体酮。孕妈保胎心切,大多数孕妈本人的意愿是要用药保胎的,医生开上处方,简单。
二是建议回家观察。这需要做大量细致的解释,而且不一定为孕妈所理解,很可能讲了半天她还是要用药,给药了,没什么影响,大不了多花几个钱;不给药,万一流产了,说不定惹上医疗纠纷......孕酮低会引起流产吗?
怀孕早期,卵巢分泌大量的雌激素和孕激素,雌激素使子宫内膜增厚,子宫血运增加,子宫平滑肌细胞增大;孕激素(孕酮)使子宫内膜蜕膜化,使子宫松弛和血管扩张,为胚胎种植和发育提供营养丰富的基地,并诱导母体产生免疫保护机制,避免胚胎被母体排斥,因此起到安胎作用。
孕6周前,孕酮由卵巢黄体产生,孕6周以后黄体分泌的孕酮量逐渐减少,而胎盘开始分泌孕酮,孕10-11周以后孕酮由胎盘产生。
怀孕期间,孕酮值是不断变化的。在孕6-10周孕酮基本处于一个平台期,在孕7-9周时还会出现生理性的下降,然后再回升。孕7-9周是孕酮由黄体分泌逐渐过渡到由胎盘分泌的阶段,会有过渡不平衡的情况,有时会有少量出血,但对胚胎没有影响。
下图是孕酮在孕早期各孕周中的变化:
横坐标为孕周,纵坐标为孕酮值ng/ml,1ng/ml=3.18nmol/L
另外,孕早期孕酮的分泌呈脉冲性,在一天的24小时中波动也很大,有时可以低至5ng/ml(相当于15.75nmol/L)。
下图是一天中孕酮的波动(前一天18:00~次日18:00):
中间横坐标为时间,下半图纵坐标为孕酮值
所以,即使测到孕酮值低,也并不能预示会流产。
反过来,也不是所有的流产都会出现孕酮低。有一组研究数据是,在孕早期出血怀疑先兆流产的孕妇中,有15%左右的孕妇孕酮值是正常的。
那么所有的孕酮低都是正常的吗?
也不是。
黄体功能不全。即排卵后黄体分泌孕激素不足,或持续时间不够,此时会影响受孕或容易流产。
诊断黄体功能不全的方法有基础体温监测、黄体中期孕酮检测、子宫内膜活检等。这些检查都在怀孕前进行,详细的监测诊断方法我们下次再讨论。
胚胎本身不好。当胚胎存在染色异常时,就不能正常发育,会出现空孕囊、退化等情况,这时胎盘的形成也受到影响,上面说了孕6周以后,胎盘逐渐替代黄体产生孕酮,如果胎盘功能不好,孕酮自然就低了。因此,如果8-10周孕酮低,这不是流产的原因,而是胚胎发育不良,或停止发育的结果。孕酮低要补黄体酮保胎吗?
从以上分析可以得出,孕早期孕酮低有3种情况,一是正常的波动;二是黄体功能不全;三是胚胎本身有问题,孕早期流产60%以上是胚胎问题引起的。
第一种情况不需要用药保胎,第三种情况保了也没有用,只有第二种情况使用黄体酮才会对保胎有好处。还有一些情况,如孕妈有糖尿病、胰岛素抵抗、甲状腺功能减退等问题,或有排卵障碍经促排卵治疗,或辅助生育等等,也会有黄体功能不足的情况,可以适量补充黄体酮保胎观察。
那检测出孕酮低,我们如何来判断属于哪种情况,如何确定要不要补黄体酮呢?
孕酮低补黄体酮,说到底是为了防止流产。但如上所述,孕酮测定并不是孕期预测流产的可靠指标。
早孕期监测胚胎是否发育正常、是否可能流产,需要结合孕周、临床症状、HCG、孕酮和B超检查来综合判断。在HCG、孕酮、B超三项检查中,HCG值及升高速度比孕酮值的预测价值更高,而孕6-8周后B超看到胎心是最准确的评估标准。
不同阶段的胚胎发育监测
而且,胚胎生长发育是一个过程,需要时间来观察。
孕酮低,要不要用黄体酮保胎?
如无阴道出血,或少量阴道出血,无腹痛;HCG持续升高,每2天翻一倍;孕6-8周B超检查看到胎心搏动,说明正常妊娠,不需要补黄体酮保胎。
如阴道出血多,或明显下腹痛;HCG升高缓慢,或不升反降;B超提示宫内胚胎发育与孕周不符,或孕6-8周未见胎心,或曾有胎心后来消失了,要考虑流产难以避免,保胎没有意义。
如B超检查提示宫外孕,则不能保胎。
以下情况考虑用黄体酮保胎:
出现先兆流产的。出血少量阴道出血,伴或不伴有下腹痛,HCG升高基本正常,B超提示宫内胚胎发育与孕周相符,孕7-8周后看到胎心搏动。如保胎过程中阴道出血增多,排出妊娠物,或HCG不升高或下降,或B超提示胚胎不再继续发育、孕6-8周未见胎心,或胎心消失,则先兆流产发展为难免流产,停止保胎,做清宫。
孕前有黄体功能不全,或患有甲状腺功能减低、胰岛素抵抗等可能引起黄体功能不足的疾病的。
有复发性流产史再次怀孕的。发生2次及以上自然流产称为复发性流产。有复发性流产史的孕妈,即使孕酮不低,也考虑使用黄体酮。
通过促排卵治疗、辅助生育等助孕手段怀孕的,即使孕酮不低,也要使用黄体酮。关于孕酮的那些事儿
大多数流产是胚胎本身的问题引起的,与孕酮无关。
代生服务网
孕酮值在孕期有波动,它不是预测流产的可靠指标,孕期常规监测孕酮的价值不大。
黄体功能不全、先兆流产、有复发性流产史、经助孕怀孕的,用黄体酮有保胎作用。
对于孕酮低用黄体酮保胎成功的,很大部分是因为胚胎本身没有问题,即使不用黄体酮,也照样正常妊娠。
通过试管帮助圆形,排卵后,取卵,在医生的帮助下准备子宫内膜,精心挑选胚胎,最后迎来了兴奋的瞬间准备胚胎移植。医生告诉她,从这一天开始,她需要使用黄体酮,并询问她是否选择注射,服用或服用黄体酮。袁媛不明白你为什么要用黄体酮?这么多种选择哪一种更好?面对医生的建议,事先做好功课做出选择。我们来看看生殖中心常用的黄体酮制剂。
首先,您需要知道自然怀孕通常不需要额外的黄体酮补充剂。因为在生理条件下,卵巢排卵形成的黄体产生黄体酮,这有助于子宫和内膜转变成适合胚胎植入的状态。那做试管为什么要用黄体酮?
在制作试管的过程中,使用一些药物,如“分钟”,“夜针”,促排卵针等,抑制卵巢黄体功能;另外,在取卵过程中,同时提取大量卵子,同时吸出有助于产生黄体酮的颗粒细胞,减少自身产生的黄体酮。这将导致黄体功能障碍,影响植入率和妊娠率,因此黄体支持是必须的。除黄体酮外,医生还会根据情况加入补充佳乐,人绒毛膜促性腺激素HCG等黄体药物支持。
黄体酮按给药途径来分可分为肌肉注射(打针)、阴道给药(塞药)和口服三种。每一种给药方式都有它的优点和局限性,在选择时可以结合自身情况,选择合适、安全、舒适的用药方式。
肌肉注射黄体酮
黄体酮注射液是一种无菌油溶液,是一种由黄体支持的传统药物。价格便宜,吸收快,可以避免肝脏的首过效应,注射后血液中黄体酮的浓度显着增加。但是,有许多不良反应,容易发生过敏反应;执行特殊操作不方便;注射部位的疼痛和刺激易于局部硬化,吸收恢复需要很长时间;它可能形成无菌脓肿或损伤坐骨神经。
阴道黄体酮常用黄体酮缓释凝胶和微粉化黄体酮胶囊,被阴道上皮细胞吸收并扩散到子宫颈,子宫,直接在子宫内发挥作用,使子宫局部怀孕酮浓度很高。血液孕酮浓度低,减少全身不良反应。直接在子宫上快速吸收;其缺点是:监测难度大,价格相对较高,部分患者可能有阴道瘙痒,药物残留积聚,阴道分泌物增多等不适(适当清洗阴道残留前洗澡)。黄体期阴道黄体酮阴道出血的发生率略高,但不影响试管婴儿的妊娠结局。
口服黄体酮
①地屈孕酮:第天黄体酮逆转黄体酮,黄体酮对黄体酮受体具有高选择性,易被口服给药。不良反应很小。代谢物仍具有孕酮活性,副作用很少。特征:在外周血中未检测到药物浓度。
②微粒化黄体酮胶囊(可口服也可阴道用药):经胃肠道吸收后,大部分有效成分被肝脏代谢,生物利用度低,副作用大,容易出现头晕,嗜睡等(可选择留远离进餐时间,或晚上睡觉)服用前),它会影响催乳素的分泌和其他不良反应,如肝脏损害。
》》》泰国试管婴儿助孕疗程期间,需要心理咨询吗?

【3A69代生网】
原标题:黄体酮在试管过程中,谈三种补品的质量
日常工作中,几乎每个怀孕早期的孕妈都会做血HCG和孕酮检测,有不少检测结果是孕酮低,这时孕妈会很担心:听说孕酮低会流产呢,要不要用黄体酮保胎?试管婴儿门诊案例
孕妈24岁,第一次怀孕,怀孕5周左右后抽血检测HCG和孕酮,发现孕酮低,为38nmol/L,怕流产吃上了黄体酮,服药时孕酮升高,不服药时又降低,但HCG一直很好,也没有阴道出血,孕7周时做B超提示胎儿大小与孕周相符,看到胎心搏动,孕9周时HCG183000IU/L。孕10周时她到我门诊来开黄体酮,我跟她说胎儿发育正常,HCG水平也高,不必再吃黄体酮,但她不放心,坚持要用药。
这个时候,医生会给出两种处理方案:
一是给用黄体酮。孕妈保胎心切,大多数孕妈本人的意愿是要用药保胎的,医生开上处方,简单。
二是建议回家观察。这需要做大量细致的解释,而且不一定为孕妈所理解,很可能讲了半天她还是要用药,给药了,没什么影响,大不了多花几个钱;不给药,万一流产了,说不定惹上医疗纠纷......孕酮低会引起流产吗?
怀孕早期,卵巢分泌大量的雌激素和孕激素,雌激素使子宫内膜增厚,子宫血运增加,子宫平滑肌细胞增大;孕激素(孕酮)使子宫内膜蜕膜化,使子宫松弛和血管扩张,为胚胎种植和发育提供营养丰富的基地,并诱导母体产生免疫保护机制,避免胚胎被母体排斥,因此起到安胎作用。
孕6周前,孕酮由卵巢黄体产生,孕6周以后黄体分泌的孕酮量逐渐减少,而胎盘开始分泌孕酮,孕10-11周以后孕酮由胎盘产生。
怀孕期间,孕酮值是不断变化的。在孕6-10周孕酮基本处于一个平台期,在孕7-9周时还会出现生理性的下降,然后再回升。孕7-9周是孕酮由黄体分泌逐渐过渡到由胎盘分泌的阶段,会有过渡不平衡的情况,有时会有少量出血,但对胚胎没有影响。
下图是孕酮在孕早期各孕周中的变化:
横坐标为孕周,纵坐标为孕酮值ng/ml,1ng/ml=3.18nmol/L
另外,孕早期孕酮的分泌呈脉冲性,在一天的24小时中波动也很大,有时可以低至5ng/ml(相当于15.75nmol/L)。
下图是一天中孕酮的波动(前一天18:00~次日18:00):
中间横坐标为时间,下半图纵坐标为孕酮值
所以,即使测到孕酮值低,也并不能预示会流产。
反过来,也不是所有的流产都会出现孕酮低。有一组研究数据是,在孕早期出血怀疑先兆流产的孕妇中,有15%左右的孕妇孕酮值是正常的。
那么所有的孕酮低都是正常的吗?
也不是。
黄体功能不全。即排卵后黄体分泌孕激素不足,或持续时间不够,此时会影响受孕或容易流产。
诊断黄体功能不全的方法有基础体温监测、黄体中期孕酮检测、子宫内膜活检等。这些检查都在怀孕前进行,详细的监测诊断方法我们下次再讨论。
胚胎本身不好。当胚胎存在染色异常时,就不能正常发育,会出现空孕囊、退化等情况,这时胎盘的形成也受到影响,上面说了孕6周以后,胎盘逐渐替代黄体产生孕酮,如果胎盘功能不好,孕酮自然就低了。因此,如果8-10周孕酮低,这不是流产的原因,而是胚胎发育不良,或停止发育的结果。孕酮低要补黄体酮保胎吗?
从以上分析可以得出,孕早期孕酮低有3种情况,一是正常的波动;二是黄体功能不全;三是胚胎本身有问题,孕早期流产60%以上是胚胎问题引起的。
第一种情况不需要用药保胎,第三种情况保了也没有用,只有第二种情况使用黄体酮才会对保胎有好处。还有一些情况,如孕妈有糖尿病、胰岛素抵抗、甲状腺功能减退等问题,或有排卵障碍经促排卵治疗,或辅助生育等等,也会有黄体功能不足的情况,可以适量补充黄体酮保胎观察。
那检测出孕酮低,我们如何来判断属于哪种情况,如何确定要不要补黄体酮呢?
孕酮低补黄体酮,说到底是为了防止流产。但如上所述,孕酮测定并不是孕期预测流产的可靠指标。
早孕期监测胚胎是否发育正常、是否可能流产,需要结合孕周、临床症状、HCG、孕酮和B超检查来综合判断。在HCG、孕酮、B超三项检查中,HCG值及升高速度比孕酮值的预测价值更高,而孕6-8周后B超看到胎心是最准确的评估标准。
不同阶段的胚胎发育监测
而且,胚胎生长发育是一个过程,需要时间来观察。
孕酮低,要不要用黄体酮保胎?
如无阴道出血,或少量阴道出血,无腹痛;HCG持续升高,每2天翻一倍;孕6-8周B超检查看到胎心搏动,说明正常妊娠,不需要补黄体酮保胎。
如阴道出血多,或明显下腹痛;HCG升高缓慢,或不升反降;B超提示宫内胚胎发育与孕周不符,或孕6-8周未见胎心,或曾有胎心后来消失了,要考虑流产难以避免,保胎没有意义。
如B超检查提示宫外孕,则不能保胎。
以下情况考虑用黄体酮保胎:
出现先兆流产的。出血少量阴道出血,伴或不伴有下腹痛,HCG升高基本正常,B超提示宫内胚胎发育与孕周相符,孕7-8周后看到胎心搏动。如保胎过程中阴道出血增多,排出妊娠物,或HCG不升高或下降,或B超提示胚胎不再继续发育、孕6-8周未见胎心,或胎心消失,则先兆流产发展为难免流产,停止保胎,做清宫。
孕前有黄体功能不全,或患有甲状腺功能减低、胰岛素抵抗等可能引起黄体功能不足的疾病的。
有复发性流产史再次怀孕的。发生2次及以上自然流产称为复发性流产。有复发性流产史的孕妈,即使孕酮不低,也考虑使用黄体酮。
通过促排卵治疗、辅助生育等助孕手段怀孕的,即使孕酮不低,也要使用黄体酮。关于孕酮的那些事儿
大多数流产是胚胎本身的问题引起的,与孕酮无关。
代生服务网
孕酮值在孕期有波动,它不是预测流产的可靠指标,孕期常规监测孕酮的价值不大。
黄体功能不全、先兆流产、有复发性流产史、经助孕怀孕的,用黄体酮有保胎作用。
对于孕酮低用黄体酮保胎成功的,很大部分是因为胚胎本身没有问题,即使不用黄体酮,也照样正常妊娠。
通过试管帮助圆形,排卵后,取卵,在医生的帮助下准备子宫内膜,精心挑选胚胎,最后迎来了兴奋的瞬间准备胚胎移植。医生告诉她,从这一天开始,她需要使用黄体酮,并询问她是否选择注射,服用或服用黄体酮。袁媛不明白你为什么要用黄体酮?这么多种选择哪一种更好?面对医生的建议,事先做好功课做出选择。我们来看看生殖中心常用的黄体酮制剂。
首先,您需要知道自然怀孕通常不需要额外的黄体酮补充剂。因为在生理条件下,卵巢排卵形成的黄体产生黄体酮,这有助于子宫和内膜转变成适合胚胎植入的状态。那做试管为什么要用黄体酮?
在制作试管的过程中,使用一些药物,如“分钟”,“夜针”,促排卵针等,抑制卵巢黄体功能;另外,在取卵过程中,同时提取大量卵子,同时吸出有助于产生黄体酮的颗粒细胞,减少自身产生的黄体酮。这将导致黄体功能障碍,影响植入率和妊娠率,因此黄体支持是必须的。除黄体酮外,医生还会根据情况加入补充佳乐,人绒毛膜促性腺激素HCG等黄体药物支持。
黄体酮按给药途径来分可分为肌肉注射(打针)、阴道给药(塞药)和口服三种。每一种给药方式都有它的优点和局限性,在选择时可以结合自身情况,选择合适、安全、舒适的用药方式。
肌肉注射黄体酮
黄体酮注射液是一种无菌油溶液,是一种由黄体支持的传统药物。价格便宜,吸收快,可以避免肝脏的首过效应,注射后血液中黄体酮的浓度显着增加。但是,有许多不良反应,容易发生过敏反应;执行特殊操作不方便;注射部位的疼痛和刺激易于局部硬化,吸收恢复需要很长时间;它可能形成无菌脓肿或损伤坐骨神经。
阴道黄体酮常用黄体酮缓释凝胶和微粉化黄体酮胶囊,被阴道上皮细胞吸收并扩散到子宫颈,子宫,直接在子宫内发挥作用,使子宫局部怀孕酮浓度很高。血液孕酮浓度低,减少全身不良反应。直接在子宫上快速吸收;其缺点是:监测难度大,价格相对较高,部分患者可能有阴道瘙痒,药物残留积聚,阴道分泌物增多等不适(适当清洗阴道残留前洗澡)。黄体期阴道黄体酮阴道出血的发生率略高,但不影响试管婴儿的妊娠结局。
口服黄体酮
①地屈孕酮:第天黄体酮逆转黄体酮,黄体酮对黄体酮受体具有高选择性,易被口服给药。不良反应很小。代谢物仍具有孕酮活性,副作用很少。特征:在外周血中未检测到药物浓度。
②微粒化黄体酮胶囊(可口服也可阴道用药):经胃肠道吸收后,大部分有效成分被肝脏代谢,生物利用度低,副作用大,容易出现头晕,嗜睡等(可选择留远离进餐时间,或晚上睡觉)服用前),它会影响催乳素的分泌和其他不良反应,如肝脏损害。
》》》泰国试管婴儿助孕疗程期间,需要心理咨询吗?

标签: